No entanto, isso promove a obrigatoriedade de anticoagulação do paciente por toda a vida. O que não é algo simples. Com a anticoagulação nesse caso, há um aumento do risco tromboembólico e de sangramento de 0,7% por ano ou aproximadamente 28% nos próximos 40 anos.
E o engenheiro mecânico Tal Golesworthy, que possui a síndrome de Marfan, ao chegar perto da sua indicação cirúrgica, não queria se submeter a isso. Para tal, juntou-se a uma equipe médica e de outros engenheiros e desenvolveu uma nova técnica cirúrgica que não necessita de anticoagulação, pois é baseado não em uma prótese, mas sim em um suporte externo personalizado para a aorta. E se tornou um dos voluntários da sua própria invenção.
Como você pode ver abaixo, essa equipe fez a junção de técnicas radiológicas com o autoCAD (programa de desenho auxiliado por computador), e produziu um modelo de acordo com a forma da raiz de aorta do paciente:
 |
| Multimed Man Cardiothorac Surg. 2013;2013:mmt004 |
Em seguida, eles criaram como fosse uma malha de um tecido para fins médicos por meio de polímero com poros de 0,7 mm de acordo com o modelo produzido para o paciente, que possui saídas paras as coronárias (RCA, LCA) e o tronco braquiocefálico (BCA):
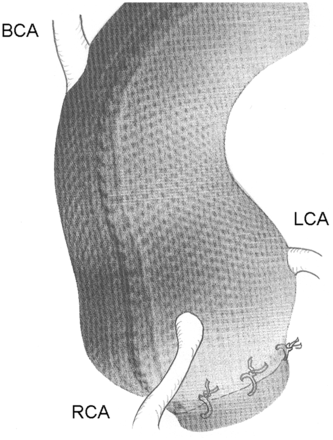 |
| Multimed Man Cardiothorac Surg. 2013;2013:mmt004 |
E o aspecto da colocação final do dispositivo pode ser visto nesse vídeo abaixo disponível nesse link:
http://bcove.me/8g89vcdx
Nesse TED, você pode ver a palestra dele sobre como surgiu a ideia, as dificuldades da execução em um grupo multidisciplinar e como é reparar seu próprio coração:
http://www.ted.com/talks/tal_golesworthy_how_i_repaired_my_own_heart
E você também pode ver maiores detalhes da técnica de produção do material e da técnica cirúrgica no artigo deles, de onde eu retirei todos esses dados e figuras, disponível aqui:
e em outra publicação deles também:
Personalised external aortic root support (PEARS) in Marfan syndrome: analysis of 1–9 year outcomes by intention-to-treat in a cohort of the first 30 consecutive patients to receive a novel tissue and valve-conserving procedure, compared with the published results of aortic root replacement
Até o próximo post,
Elayne Oliveira
Presidente da Liga de Cardiologia da UNICAMP - Gestão 2014
Até o próximo post,
Elayne Oliveira
Presidente da Liga de Cardiologia da UNICAMP - Gestão 2014









